درخواست مشاوره رایگان

اسکولیوز عصبی عضلانی و تفاوتهای آن با دیگر انواع اسکولیوز
اسکولیوز عصبی عضلانی به معنای انحنای جانبی ستون فقرات است. اسکولیوز عضلانی (NMS) نوعی اسکولیوز است که در کودکانی رخ میدهد که به دلیل بیماریهای زمینهای، عضلات حمایت کنندهی ستون فقراتشان ضعیف هستند. شایعترین بیماریهایی که به ایجاد NMS منجر میشوند شامل دیستروفی عضلانی ، فلج مغزی و اسپینا بیفیدا هستند. از آنجا که کودکان مبتلا به NMS علاوه بر انحنای ستون فقرات مشکلات پزشکی دیگری هم دارند، در درمان آنها تیمی از پزشکان و درمانگرانی از رشتههای مختلف نقش دارند. در بسیاری از موارد NMS ، برای اصلاح انحنا و تثبیت ستون فقرات به جراحی نیاز است.
اسکولیوز عصبی عضلانی
اسکولیوز باعث میشود استخوانهای کوچک ستون فقرات کج شده و یا بچرخند به طوری ستون فقرات از پشت به جای خط مستقیم، ستون فقرات بیشتر شبیه حرف “C” یا “S” دیده میشود.
NMS فقط یکی از انواع اسکولیوز است که میتواند کودکان و نوجوانان را درگیر کند. انواع اصلی دیگر عبارتند از:
- اسکولیوز ایدیوپاتیک: شایعترین نوع اسکولیوز است و اغلب در کودکان سن بلوغ بروز پیدا میکند. “ایدیوپاتیک” به این معنی است که علت دقیق این بیماری مشخص نیست.
- اسکولیوز مادرزادی: این نوع اسکولیوز قبل از تولد ایجاد میشود. استخوانهاس ستون فقرات نوزادان مبتلا به اسکولیوز مادرزادی ممکن است کاملاً تشکیل نشده و یا با هم ترکیب شده باشند.
جهت کسب اطلاعات بیشتر در رابطه با قوزبند طبی کلیک کنید.
در انواع اسکولیوز، انحناهای ستون فقرات اغلب در دورههای رشد سریع، مانند دوران بلوغ، بزرگتر و قابل توجهتر میشوند. انحناهای اسکولیوزهای ایدیوپاتیک و مادرزادی به طور معمول بر قسمتهای خاصی از ستون فقرات تأثیر میگذارند و در صورت رشد کامل نوجوان، پیشرفت آنها متوقف میشود. در مقابل، انحناهای ستون فقرات NMS اغلب در سنین پایینتر از اسکولیوز ایدیوپاتیک ایجاد میشوند. این انحناها معمولاً کل ستون فقرات را درگیر میکنند. علاوه بر این، انحناهای NMS با سرعت بیشتری پیشرفت میکنند و ممکن است حتی در بزرگسالی نیز بدتر شود.
علت اسکولیوز عصبی عضلانی
NMS در اثر یک بیماری زمینهای ایجاد میشود که سیستم عصبی بدن یا عضله – یا ترکیبی از هر دو – را تحت تأثیر قرار میدهد. احتمال ایجاد انحنای ستون فقرات با میزان درگیری عصب و عضله در نتیجهی وضعیت عصبی عضلانی کودک مطابقت دارد.
اگرچه همه کودکان مبتلا به بیماریهای عصبی – عضلانی به NMS مبتلا نمی شوند، اما این بیماری کاملاً شایع است – خصوصاً در کودکانی که از ویلچر استفاده میکنند. در برخی بیماریهای عصبی عضلانی، کودک ممکن است در خردسالی بتواند راه برود، اما با رسیدن به بلوغ نیاز به استفاده از ویلچر نیاز پیدا میکند. در این زمان بیماران در معرض بیشترین خطر ابتلا به NMS یا پیشرفت انحنای موجود قرار دارند، به این دلیل که این زمان غالبا با جهشهای سریع رشد همزمان است.
موارد زیر بیماریهای زمینهای و احتمال ایجاد اسکولیوز در آنها را نشان میدهند:
فلج مغزی (۲ اندام درگیر) ۲۵٪
میلودیسپلازی (کمر به پایین) ۶۰٪
آتروفی عضلات ستون فقرات ۶۷٪
آتاکسی فردریش ۸۰٪
فلج مغزی (۴ اندام درگیر) ۸۰٪
دیستروفی عضلانی دوشن ۹۰٪
میودیسپلازی (سطح قفسهی سینه) ۱۰۰٪
فلج ضربه ای (کمتر از ۱۰ سال) ۱۰۰٪ 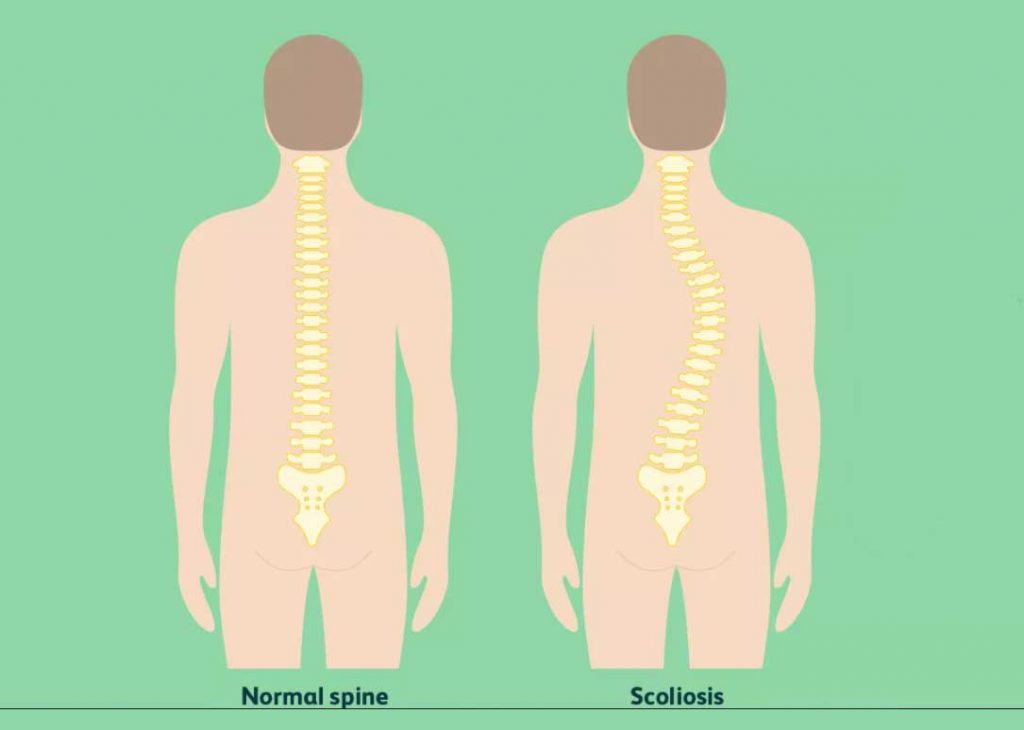
علائم اسکولیوز عصبی عضلانی
در بیماران NMS که قادر به راه رفتن هستند، علائم NMS مشابه کودکان مبتلا به اسکولیوز ایدیوپاتیک است:
- شانه های کج و ناهموار و یک تیغه شانه برجستهتر از دیگری
- برجستگی دندههای یک سمت
- خط کمر ناهموار
- یک سمت لگن بلندتر از سمت دیگر
برای کودکانی که از ویلچر استفاده میکنند (و به طور کلی بیشتر درگیر عارضه هستند)، انحناهای ستون فقرات ممکن است باعث تغییراتی در ظاهر مانند آنچه در بالا توضیح داده شد، و همچنین تغییراتی در عملکرد شود که فعالیتهای روزانه را مختل میکنند:
- تغییر وضعیت کلی بدن، مانند خم شدن به جلو یا خم شدن بیشتر به یک طرف
- لگن کج (به اصطلاح شیب لگن گفته میشود)
- اختلال در توانایی نشستن و نیاز به استفاده از دستان برای انجام این کار
- زخمهای تحت فشار (زخمهای دکوبیتوس) ممکن است به دلیل شیب لگن و عدم تعادل کلی ایجاد شوند.
این تغییرات می تواند استقلال کودک را بیشتر مختل کرده و فعالیتهای روزمره زندگی مانند لباس پوشیدن و غذا خوردن را دشوارتر کند.
علاوه بر این، کودکان مبتلا به NMS ممکن است انواع دیگری از انحناهای ستون فقرات مانند کایفوز (قوز پشت) یا لوردوز (گودی کمر) را نیز داشته باشند . انحناهای اسکولیوز بزرگتر در قسمت فوقانی کمر یا انحنای هایپرلوردوتیک ممکن است فضای ریه را در قفسه سینه کاهش دهد و باعث مشکلات تنفسی شود. در مورد هر دوی این عارضهها قبلا به صورت کامل توضیح داده ایم
معاینهی پزشک
معاینهی فیزیکی:
قبل از معاینه فیزیکی، پزشک در مورد تاریخچهی پزشکی و خانوادگی و سلامت کلی کودک شما صحبت خواهد کرد. او میخواهد بداند چه علائمی وجود دارد و این علائم از چه زمانی شروع شده اند.
در حین معاینه فیزیکی ، پزشک ستون فقرات کودک شما را از پشت مشاهده میکند. علاوه بر این، وی هرگونه مشکل در تعادل نشستن، خراش پوستی یا عملکرد روزانه را ارزیابی خواهد کرد.
عکسبرداری:
- X-ray: برای کمک به پزشکان در ارزیابی شدت NMS ، انحناهای ستون فقرات با استفاده از تصاویر X-ray اندازهگیری میشود. اشعه ایکس تصاویر واضحی از ساختارهای متراکم مانند استخوان را فراهم میکند. با اشعه ایکس پزشک میتواند محل انحنای روی ستون فقرات را ببیند و درجه انحنا را اندازه گیری کند.
- MRI: این آزمایشات تصاویر واضحی از بافتهای نرم را فراهم میکند و به پزشک کمک میکند تا سلامت نخاع را ارزیابی کند.
درمان اسکولیوز عصبی عضلانی
درمان اسکولیوز عصبی عضلانی باید به صورت تیمی انجام شود. تیم درمانی ممکن است شامل متخصصانی در زمینههای ارتوپدی، اطفال، ریه، نورولوژی، اورولوژی، تغذیه و گوارش و توانبخشی باشد. در بسیاری از موارد، تیم درمان NMS توسط متخصص اطفال رشد کودک هدایت میشود.
درمان NMS به سن کودک و بیماری زمینهای و همچنین نوع و شدت انحنای ستون فقرات بستگی دارد.
درمان غیرجراحی
اگرچه درمانهای غیر جراحی مانع پیشرفت انحنای کودک شما نمیشوند، اما ممکن است پیشرفت را به تأخیر بیندازند و به بهبود عملکرد و کیفیت زندگی کمک کنند. درمانهای غیر جراحی شامل موارد زیر است:
- اصلاحات ویلچر: اصلاح ویلچر رایجترین درمان غیرجراحی توصیه شده است. اگر لگن کودک جابجا شده و تعادل او را تحت تأثیر قرار میدهد، میتوان ویچرش را برای بهبود وضعیت بدن اصلاح کرد. این تغییرات ممکن است شامل اصلاح پشتی صندلی و تنظیم وضعیت جانبی برای کمک به بهبود تعادل هنگام نشستن باشد.
- درمان ارتوزی: استفاده از ارتوزهای قالبگیری شده روی تنهی افرادی که از ویلچر استفاده میکنند، به ثبات بیشتر در حالت نشسته و استفادهی بهینه از دستان کمک میکند. با این حال، درمان ارتوزی نمیتواند به خوبی آنچه که در اسکولیوز ایدیوپاتیک رخ میدهد، از پیشرفت قوس در NMS هم جلوگیری کند. برای بیماران NMS که قادر به راه رفتن هستند، استفاده از ارتوز ممکن است باعث افتادن یا از دست دادن تعادل هنگام راه رفتن شود – به خصوص اگر ضعف عضلانی قابل توجه ، مشکلات ریوی یا ناپایداری در راه رفتن داشته باشند.
- فیزیوتراپی: تمرینات خاص ممکن است به رفع عدم تعادل عضلانی کودک شما و بهبود عملکرد بدنی وی کمک کند.
درمان جراحی
تیم درمانی کودک شما هنگام تعیین توصیه به جراحی برای کنترل انحنای ستون فقرات، موارد مختلفی از جمله شدت انحنا و میزان تأثیر آن بر عملکرد کودک شما را در نظر می گیرد. شایعترین علائم جراحی عبارتند از:
- انحنای بیشتر از ۵۰ درجه (در کودکان در حال رشد)
- انحنای بیشتر از ۵۰ درجه در افرادی که بیش از ۱۰ درجه پیشرفت داشتهاند (در افرادی که به بلوغ اسکلتی رسیدهاند.)
- مشکلات شدید در نشستن
- درد
- مشکلات قلبی و ریوی
تصمیم برای جراحی در بیمارانی که توانایی برقراری ارتباط ندارند بسیار دشوار است و به اندازه انحنای ستون فقرات، تأثیر انحنا بر وضعیت نشستن و مراقبت از بیمار بستگی دارد. نظرات خانواده و / یا مراقب در این فرایند تصمیم گیری بسیار مهم است.
از آنجا که NMS از یک بیماری عصبی عضلانی زمینهای ناشی میشود، بیماری زمینهای استراتژی درمان را هدایت میکند. به عنوان مثال، رفع فشار عصبی با جراحی -که شامل برداشتن بافتهای ملتهب، رشد کرده یا فشرده شده در ستون فقرات است – ممکن است از پیشرفت انحنا در بیماران مبتلا به سرنگومیلیا (یک کیسه مایع درون نخاع)، دیاستماتومیلیا (رشد استخوان یا غضروف به نخاع) و یا سندرم بند ناف جلوگیری کند. این بیماران ممکن است پس از آن نیازی به تثبیت ستون فقرات نداشته باشند.
تثبیت ستون فقرات با جراحی
اهداف این نوع درمان شامل موارد زیر اند:
- تثبیت انحنا و جلوگیری از پیشرفت آن
- متعادل سازی ستون فقرات و لگن، در نتیجه اگر بیمار روی ویلچر است تحمل نشستن وی افزایش مییابد یا اگر بیمار میتواند راه برود راه رفتناش بهتر میشود.
- بهبود عملکرد ریه
- کاهش درد
یکی از رایجترین جراحیهای تثبیت ستون فقرات استفاده از میلههای قابل رشد است. با کار گذاشتن این میلهها درون ستون فقرات، علاوه بر اصلاح انحنا، قابلیت رشد کودک حفظ میشود. هر ۶ تا ۸ ماه یکبار وضعیت این میلهها تنظیم میشود. پس از اتمام رشد کودک، میله ها را برداشته و ستون فقرات را صاف میکنند.
فیوژن ستون فقرات یکی دیگر از روشهای جراحی درمان NMS است. در این جراحی تمام مهرههای انحنا را به هم متصل کرده و به یک واحد تبدیل میکنند. با این کار جلوی رشد ناحیهی درگیر و درنتیجه پیشرفت انحنا گرفته میشود.
عضلات درگیر در اسکولیوز
به بیان ساده، اسکولیوز یک مشکل یا ناهنجاری است که باعث انحراف ستون فقرات می شود. اسکولیوز اغلب در جوانی یا اوایل نوجوانی اتفاق می افتد. زمانی که فردی به سرعت در حال توسعه است. انحراف ستون فقرات در خانم ها بیشتر از آقایان است. در این مقاله به معرفی و ساخت این بیماری می پردازیم و دلایل، علائم و نشانهها و درمان آن را بیان می کنیم، با ما همراه باشید.
اسکولیوز یا انحراف ستون فقرات چیست؟
ستون فقرات شکل فوق العاده ای است که از ۳۳ استخوان دیسک مانند، مهره، علاوه بر دنده ها، ماهیچه ها، تاندون ها و بافت همبند ساخته شده است که مانند اجزای یک پل معلق مرتبط هستند و ما را به طور مستقیم و متعادل نگه می دارند. با این حال، گاهی اوقات، شکل کلی ستون فقرات شروع به تغییر می کند و تبدیل به کج شدن می شود. معمولاً در ابتدای بلوغ، وضعیتی به نام اسکولیوز رخ می دهد. انحنای ستون فقرات یک ناهنجاری است و فرد مبتلا به اسکولیوز ممکن است دارای انحنای جانبی C یا S در ستون فقرات خود باشد. این انحنا ممکن است در هر بخشی از ستون فقرات باشد، با این حال حداکثر مناطق آسیب دیده معمولاً ستون فقرات بالاتر هستند و به عقب کاهش می یابند. این ناهنجاری می تواند خفیف یا وخیم باشد، با این حال تعداد کمی از انسان های مبتلا به اسکولیوز ممکن است شانه ها یا باسنشان متلاشی شده باشد. در حداکثر موارد، فرد دیگر خواهان درمان نیست. زیرا منحنی به طور مکرر توسعه نمی یابد. با این حال، پزشک با تکیه بر تخصص خود انحنا و سن شخص، راهی را برای مقابله با این شرایط اتخاذ می کند.
جدیدترین روش درمان اسکولیوز
در حداکثر موارد، اسکولیوز جوانان و نوجوانان خفیف است و دیگر نیازی به درمان ندارد. با انحنای ۱۰ تا ۲۵ درجه، پزشک معمولاً در مدت ۳، ۶ یا ۱۲ ماه نگاهی به کودک میاندازد تا ببیند آیا محل قرارگیری در حال تغییر است یا خیر. برای انحرافات ۲۵ تا ۴۰ درجه، پزشک ممکن است بریس را نیز تایید کند. اگر انحنای ستون فقرات بیشتر از این باشد و اسکلت همچنان نابالغ باشد، پزشک ممکن است عمل جراحی را نیز تایید کند. اکنون ما راهبردهای متعددی برای درمان این ناهنجاری در زیر ارائه داده ایم؛
- گچ گرفتن
در اسکولیوز نوزادی، پزشک ممکن است از یک گچ به جای بریس استفاده کند تا به ستون فقرات نوزاد کمک کند تا در موقعیت معمولی خود قرار گیرد. از آنجایی که حداکثر نوزادان به سرعت رشد می کنند، پزشک باید به طور منظم گچ را جایگزین کند.
- بستن بریس
اگر فردی مبتلا به اسکولیوز خفیف باشد و با این وجود استخوانهایش در حال رشد هستند، پزشک میتواند بهعلاوه بریس را پیشنهاد کند. بریس به طور مشابه از انحنای ستون فقرات جلوگیری می کند، اما آن را درمان نمی کند. معمولاً، شخص باید همیشه بریس بگذارد، حتی در شب و حتی هنگام خواب. اثربخشی آن به تعداد ساعات استفاده شخصی از بریس در روز بستگی دارد. علاوه بر این، در حالی که رشد استخوان ها متوقف شود، نیازی به بریس وجود ندارد.
- کایروپراکتیک
برخی از انسان ها برای کاهش درد ناشی از اسکولیوز به متخصص کایروپراکتیک مراجعه می کنند. درمان کایروپراکتیک همچنین ممکن است سبک زندگی افراد مبتلا به اسکولیوز را بهبود بخشد. با این حال، آن را به عنوان یک درمان در نظر گرفته نمی شود. زیرا انحنای ستون فقرات را باز نمیگرداند. همچنین تحقیقاتی تأیید نکرده است که کایروپراکتیک مزایایی برای این تغییر شکل دارد. اگر می خواهید با یک کایروپراکتیک همره شوید، باید در انتخاب یک متخصص احتیاط کنید. دریافت درمان کایروپراکتیک از یک غیر متخصص می تواند علائم و نشانه ها و شرایط شما را بدتر کند و می تواند بسیار خطرناک باشد.
- عمل جراحی اسکولیوز
اگر انحراف ستون فقرات پیشرفت کند و بریس ها و تکنیک های مختلف برای بیمار قدرتمند نباشد، ممکن است درمان جراحی توصیه شود.
تشخیص اسکولیوز در خانه
این اختلال معمولاً با استفاده از ظاهر فرد شناخته می شود. افراد مبتلا به اسکولیوز معمولاً علائم و نشانه های زیر را دارند: شانه های نا متقارن، بیرون زدگی یک وجه قفسه سینه در حین خم شدن، انحراف دیده شده در داخل ستون فقرات، کج شدن قاب فرد مبتلا به این وجه، پاها در حین راه رفتن دیگر طول یکسانی ندارند. علائم فوق معمولاً از طریق چشم قابل تشخیص است و معمولاً در همه مبتلایان به اسکولیوز قابل مشاهده است. با این حال، پس از مشاهده این علائم، پزشک از تصویربرداری همراه با رادیوگرافی و سی تی اسکن برای تشخیص شدت و شکل انحنا استفاده می کند. با این حال، فرد مبتلا نیز ممکن است علائم و نشانههای متفاوتی را نشان دهد.
تعیین درجه اسکولیوز
جهت اسکولیوز معمولاً یکسان نیست. انحنای ستون فقرات نیز ممکن است پیشرفت کند، به همان اندازه ادامه یابد یا به سختی بهبود یابد. در معاینات متوالی، انحراف بیش از ۲۰ سطح در نظر گرفته می شود، بوم پنج لایه یا بیشتر در داخل ستون فقرات و انحراف بسیار کمتر از ۲۰ محدوده با توجه به رونق ۱۰ سطحی و پیشرفت در نظر گرفته می شود. انحراف مضاعف، انحراف در پشت، جنسیت زن، مقدار اضافی انحراف در تجزیه و تحلیل و انحرافات تشخیصی زیر ۱۰ سال تمایل به پیشرفت دارند. تعیین درجه اسکولیوز به شرح زیر است: طبقه بندی زمانی: دوره کودکی: ۰-۲ سال دوره نوجوانی: ۳ تا ۹ سال دوره نوجوانی: ۱۰-۱۷ سال بزرگسالان: ۱۸ سال و بالاتر
عوامل ایجاد کننده اسکولیوز
علت انحراف در ۸۰ درصد از مبتلایان به اسکولیوز قابل تشخیص نیست. با این وجود، در حالی که تقریباً در مورد مسائل ساختاری که محرک اسکولیوز هستند صحبت می کنیم، می توانیم بگوییم که به دلیل مسائل مادرزادی، بیماری های عصبی عضلانی (فلج مغزی، فلج اطفال، بیماری های عضلانی و غیره)، تومورهای ستون فقرات، تروما، عفونت ستون فقرات، بیماری های ممتابولیک ایجاد می شوند. دلایل اسکولیوز را می توان به طور خلاصه به شرح زیر تعریف کرد: – اسکولیوز مادرزادی به دلیل مشکلات مادرزادی ساختار استخوانی ستون فقرات – اسکولیوز در جوانان و نوجوانان که در اوایل کودکی شروع می شود – دلایل عصبی عضلانی، دیستروفی عضلانی و … اسکولیوز عضلانی – اسکولیوز به دلیل بیماری های بافت همبند شامل سندرم مارفان، سندرم اهلر دانلوس – اسکولیوز ناشی از فلج اطفال، بیماری های التهابی و تروما – اسکولیوز به دلیل نابرابری ساق پا و مشکلات مفصل ران و مفصل زانو
انواع اسکولیوز
اسکولیوز مادرزادی ناشایع است و از هر ۱۰۰۰۰ نوزاد یک نفر را تحت تاثیر قرار می دهد. این ناشی از ناهنجاری های ستون فقرات است که در داخل رحم ایجاد می شود. هنگامی که جنین رشد می کند، ناهنجاری مهره ها یکی از دلایل ضروری اسکولیوز مادرزادی است. همچنین می تواند به دلیل تشکیل ناقص یا جزئی استخوان یا از دست دادن استخوان باشد.
اسکولیوز زودرس
حداکثر تنوع سنی معمول برای آنالیز اسکولیوز دوران نوجوانی است. به همین دلیل است که از آن به عنوان اسکولیوز جوانی یاد می شود. هنگامی که این اختلال زودتر از سن ۱۰ سالگی رخ می دهد، به آن اسکولیوز نابهنگام گفته می شود.
اسکولیوز ایدیوپاتیک نوجوانان
اسکولیوز ایدیوپاتیک نوجوانان یکی از حداکثر سبک های غیر معمول اسکولیوز است، این بیماری در سنین نوجوانی رخ می دهد، اما دلیل آن ناشناخته باقی مانده است.
اسکولیوز دژنراتیو
اسکولیوز بزرگسالان یا اسکولیوز دژنراتیو با انحنای جانبی ستون فقرات که در طول زمان پیشرفت می کند، تشخیص داده می شود. انحطاط ستون فقرات و مشکلات دیسک علائم و نشانه های غیرعادی پیری نیستند. هنگامی که دیسک ها و مفاصل شروع به قرار دادن و پاره شدن می کنند، باعث می شود که ستون فقرات حداقل تا یک جنبه خمیده شود. این حداکثر علامت برجسته اسکولیوز است. معمولاً در داخل ستون فقرات کمری و داخل کمر رشد می کند و به شکل C تبدیل می شود.
اسکولیوز عصبی عضلانی یا انحنای جانبی ستون فقرات
اسکولیوز عصبی عضلانی به دلایل متعددی است که باعث ایجاد مشکلات ستون فقرات و مشکلات ذهنی و عضلانی می شود. وقتی اعصاب و بافتهای عضلانی نتوانند همراستایی خود را حفظ کنند، بر انحنای ستون فقرات تأثیر میگذارد.
آیا بیماری اسکولیوز خطرناک است؟
اگر انحراف ستون فقرات درمان نشود، عوارض زیادی دارد. به همین دلیل متخصصان تاکید میکنند که با مشاهده علائم اولیه این اختلال، فرد مبتلا باید با پزشک مشورت کند و با تجزیه و تحلیل زودهنگام، بتواند این اختلال را مدیریت کرده و از آسیبهای شدید بعدی آن نجات دهد. تقریباً ۳۰ درصد از نوجوانان مبتلا به اسکولیوز ایدیوپاتیک، فردی از دایره خویشاوندان خود را دارند که انحنای ستون فقرات داشته است. در حال حاضر بهترین راه حل برای این اختلال عمل جراحی و بریس است.
اسکولیوز چه عوارضی می تواند داشته باشد؟
در حالی که حداکثر افراد مبتلا به اسکولیوز دارای شکل خفیفی از این اختلال هستند، اسکولیوز هر از چند گاهی می تواند عوارضی از جمله: ناراحتی های قلبی و ریوی: در اسکولیوز شدید، قفسه سینه همچنین می تواند به سمت ریه ها و قلب کرونری فشار بیاورد تا به سختی تنفس و پمپاژ قلب کرونری تبدیل شود. شکل ظاهری: با بدتر شدن اسکولیوز، شانه های پایین و بیش از حد، دنده های متمایز، مفاصل ناهموار لگن، و کمر و تنه به یک جنبه از بدن باز می شوند. افراد مبتلا به اسکولیوز معمولاً تغییرات ظاهری خود را مشاهده می کنند. مشکلات حمایتی: بزرگسالان مبتلا به اسکولیوز، مانند کودکان، نسبت به کل جمعیت، بسیار بیشتر احتمال دارد که دوباره درد مداوم داشته باشند.
چه راه هایی برای درمان اسکولیوز
درمان ارتز؛ با توجه به محل انحراف ارتفاع ستون فقرات، نوع بریس مشخص می شود. بریس با استفاده از تبدیل الگوی توزیع فشار به کاهش انحراف ستون فقرات کمک می کند. لازم به ذکر است که بریس در حالی که حداقل ۲۰ ساعت در روز از آن استفاده می شود می تواند قدرتمند باشد و ممکن است در حین ورزش و استحمام بریس از بین برود. همه سبک های بریس در زیر لباس پوشیده می شوند و به طور معمول اکنون دیگر از روی لباس دیده نمی شوند. درمان جراحی: درمان جراحی در بیمارانی انجام می شود که در حال رشد هستند و قوس آنها بیش از چهل و پنج مرحله است. در بیمارانی که افزایش آنها متوقف شده است اما قوس بیش از چهل و پنج ردیف باقی می ماند یا در حال پیشرفت است، عمل جراحی توصیه می شود. انگیزه عمل جراحی این است که شما را از پیشرفت بیماری نجات دهد و دومی این است که آن را در یک راه ممکن دقیق ثابت حفظ کنید. برای انجام عمل جراحی، ستون فقرات از طریق پیچ به ۲ میله مستقیم بسته می شود. این ابزارها ابتدا به دقت ستون مهرهها کمک میکنند و ثانیاً ستون مهره را در نقش دقیق نگه میدارند تا پیوند استخوان منطقه را بگیرد و استخوانها به یکدیگر مرتبط شوند. درمان اسکولیوز با ورزش؛ نوعی فعالیت بدنی نیز میتواند به اسکولیوز کمک کند و متخصصان تکنیکهای متنوعی را برای آن توصیه میکنند. با این حال، هدف همه آنها این است که ستون فقرات، قفسه سینه، شانه ها و لگن را دوباره مرتب کنند تا حالتی معمولی داشته باشند. مطالعات مختلف به ما نشان می دهد که ورزش می تواند به مقابله با اسکولیوز کمک کند. اما بسیار حیاتی است که زیر نظر یک متخصص ورزش کنید تا انحراف شما دیگر شدید نباشد.